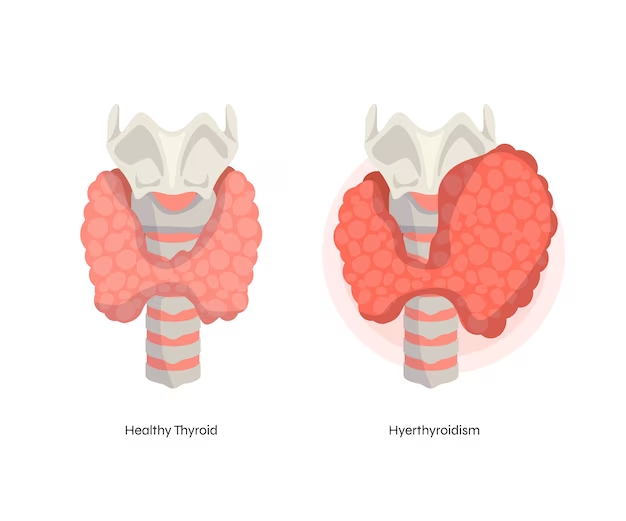
Die Hashimoto-Krankheit, auch bekannt als Hashimoto-Thyreoiditis, ist eine autoimmune Erkrankung, bei der das körpereigene Immunsystem die Schilddrüse angreift. Dieser Angriff führt zu einer Entzündung der Schilddrüse, die sich im Laufe der Zeit negativ auf die Hormonproduktion auswirken kann. Diese Erkrankung gehört zu den häufigsten Ursachen für eine Unterfunktion der Schilddrüse (Hypothyreose) weltweit und betrifft vor allem Frauen.
Definition und grundlegende Merkmale der Hashimoto-Krankheit
Hashimoto-Thyreoiditis ist eine chronische Entzündung der Schilddrüse, die durch die Bildung von Antikörpern gegen körpereigene Schilddrüsenzellen gekennzeichnet ist. Diese Antikörper greifen die Schilddrüse an und führen zu einer verminderten Produktion von Schilddrüsenhormonen. Die Erkrankung wurde erstmals 1912 von dem japanischen Arzt Hakaru Hashimoto beschrieben und ist seither nach ihm benannt.
Symptome der Hashimoto-Krankheit:
Die Symptome der Hashimoto-Krankheit entwickeln sich oft schleichend, weshalb sie in den frühen Stadien schwer zu erkennen sind. Zu den häufigsten Anzeichen gehören:
- Müdigkeit und Erschöpfung
- Gewichtszunahme
- Trockene Haut
- Kälteempfindlichkeit
- Haarausfall
- Depressionen
- Verstopfung
Diese Symptome sind nicht spezifisch für die Hashimoto-Krankheit, sodass eine genaue Diagnose nur durch Bluttests und eine Untersuchung der Schilddrüse gestellt werden kann.
„Die Hashimoto-Krankheit kann durch eine frühzeitige Diagnose und eine gezielte Behandlung gut gemanagt werden. Wichtig ist, dass die Symptome regelmäßig überwacht werden.“ – Dr. Anna Müller, Endokrinologin
Auswirkungen auf die Schilddrüse und deren Hormone
Die Hashimoto-Krankheit hat erhebliche Auswirkungen auf die Schilddrüse und deren Hormonproduktion. Normalerweise produziert die Schilddrüse zwei wichtige Hormone, Thyroxin (T4) und Triiodthyronin (T3), die für die Regulierung des Stoffwechsels, das Wachstum und die Entwicklung des Körpers verantwortlich sind.
Bei Hashimoto kommt es zu einer Entzündung der Schilddrüse, die die Produktion dieser Hormone hemmt. Infolgedessen sinkt der Hormonspiegel im Körper, was zu einer Hypothyreose führen kann. Eine Unterfunktion der Schilddrüse verlangsamt viele Körperfunktionen und kann ernsthafte gesundheitliche Probleme verursachen, wenn sie nicht behandelt wird.
| Schilddrüsenhormone | Wirkung im Körper | Folgen einer verminderten Produktion bei Hashimoto |
|---|---|---|
| Thyroxin (T4) | Reguliert den Stoffwechsel | Gewichtszunahme, Müdigkeit, Kälteempfindlichkeit |
| Triiodthyronin (T3) | Unterstützt das Wachstum und die Entwicklung | Haarausfall, depressive Stimmung, verminderte Energie |
Langfristige Auswirkungen auf die Gesundheit
Wenn die Hashimoto-Krankheit über längere Zeit unbehandelt bleibt, kann sie zu schwerwiegenden gesundheitlichen Problemen führen. Dazu gehören:
- Kardiovaskuläre Erkrankungen: Eine verminderte Schilddrüsenfunktion kann das Risiko für Bluthochdruck, erhöhten Cholesterinspiegel und Herzkrankheiten erhöhen.
- Psychische Gesundheitsprobleme: Die verminderte Produktion von Schilddrüsenhormonen kann zu Depressionen, Angstzuständen und Konzentrationsstörungen führen.
- Unfruchtbarkeit: Eine unbehandelte Hashimoto-Krankheit kann das Risiko für Unfruchtbarkeit erhöhen und den Verlauf einer Schwangerschaft beeinträchtigen.
„Die rechtzeitige Therapie der Hashimoto-Krankheit mit Schilddrüsenhormonen kann die Symptome lindern und das Risiko für langfristige gesundheitliche Komplikationen erheblich senken.“ – Dr. Markus Schmidt, Internist
Warum ist es wichtig, die Hashimoto-Krankheit frühzeitig zu erkennen?
Die frühzeitige Erkennung und Behandlung der Hashimoto-Krankheit sind entscheidend, um eine normale Schilddrüsenfunktion aufrechtzuerhalten und schwerwiegende Komplikationen zu vermeiden. Wenn Sie Symptome bemerken, die auf eine Schilddrüsenunterfunktion hindeuten, sollten Sie unbedingt einen Arzt aufsuchen.
Häufige Risikofaktoren für die Hashimoto-Krankheit:
- Genetik: Eine familiäre Häufung von Schilddrüsenerkrankungen kann das Risiko erhöhen.
- Geschlecht und Alter: Frauen sind häufiger betroffen, insbesondere im mittleren Alter.
- Autoimmunerkrankungen: Personen mit anderen Autoimmunerkrankungen wie Zöliakie oder rheumatoider Arthritis haben ein höheres Risiko.
Die Hashimoto-Krankheit ist eine ernste, aber behandelbare Erkrankung, die erhebliche Auswirkungen auf die Schilddrüse und deren Hormone haben kann. Durch eine frühzeitige Diagnose und regelmäßige medizinische Betreuung kann der Verlauf der Krankheit kontrolliert und das Risiko für schwere gesundheitliche Probleme minimiert werden. Wenn Sie Symptome einer Schilddrüsenunterfunktion bemerken, sollten Sie unverzüglich medizinischen Rat einholen.
2. Immunsystem und Autoimmunantwort
Grundmechanismus von Autoimmunerkrankungen
Autoimmunerkrankungen wie Hashimoto entstehen, wenn das körpereigene Immunsystem beginnt, gesunde Zellen und Gewebe des eigenen Körpers als fremd zu erkennen und anzugreifen. Normalerweise schützt das Immunsystem den Körper vor schädlichen Eindringlingen wie Bakterien, Viren und anderen Krankheitserregern. Bei Autoimmunerkrankungen jedoch gerät dieser Schutzmechanismus aus dem Gleichgewicht, und das Immunsystem greift körpereigenes Gewebe an, was zu Entzündungen und Schäden führt.
In der Hashimoto-Krankheit richtet sich die Immunantwort speziell gegen die Schilddrüse. Diese Entzündung der Schilddrüse führt zu einer verminderten Fähigkeit der Drüse, Hormone zu produzieren, was in der Folge zu einer Hypothyreose (Schilddrüsenunterfunktion) führen kann.
Wie entsteht eine Autoimmunreaktion?
- Genetische Prädisposition: Einige Menschen haben genetische Marker, die sie anfälliger für Autoimmunerkrankungen machen.
- Umweltfaktoren: Bestimmte Viren oder Umweltfaktoren können das Immunsystem aktivieren und eine Autoimmunreaktion auslösen.
- Fehlerhafte Immunantwort: Das Immunsystem erkennt irrtümlich körpereigene Zellen, wie die Zellen der Schilddrüse, als fremd und beginnt, Antikörper zu bilden, die diese angreifen.
„Autoimmunerkrankungen wie Hashimoto sind das Ergebnis einer fehlerhaften Immunantwort, bei der das Immunsystem den eigenen Körper schädigt, anstatt ihn zu schützen.“ – Dr. Laura Fischer, Immunologin
Die Rolle der Autoimmunantwort gegen die Schilddrüse
Bei der Hashimoto-Krankheit produziert das Immunsystem Antikörper, die spezifisch auf die Schilddrüsenzellen abzielen. Diese Antikörper sind als Thyreoperoxidase-Antikörper (TPO-Antikörper) und Thyroglobulin-Antikörper (Tg-Antikörper) bekannt. Sie verursachen eine chronische Entzündung der Schilddrüse, die schließlich ihre Fähigkeit zur Produktion von Schilddrüsenhormonen beeinträchtigt. Diese verminderte Hormonproduktion führt zu den typischen Symptomen der Hashimoto-Krankheit, wie Müdigkeit, Gewichtszunahme und Kälteempfindlichkeit.
Autoimmunantwort und Schilddrüse: Der Prozess
| Schritt | Beschreibung | Folge |
|---|---|---|
| Immunaktivierung | Das Immunsystem erkennt die Schilddrüsenzellen fälschlicherweise als fremd. | Aktivierung der Antikörperbildung |
| Antikörperproduktion | Antikörper gegen Schilddrüsenzellen werden gebildet. | Zerstörung von Schilddrüsenzellen |
| Entzündung der Schilddrüse | Durch die Antikörper entstehen Entzündungen in der Schilddrüse. | Verminderte Schilddrüsenhormonproduktion |
| Hypothyreose (Schilddrüsenunterfunktion) | Die Schilddrüse produziert weniger Hormone. | Müdigkeit, Gewichtszunahme, Kälteempfindlichkeit |
„Die Autoimmunantwort bei Hashimoto kann langfristig zu irreversiblen Schäden an der Schilddrüse führen. Deshalb ist eine frühzeitige Behandlung entscheidend.“ – Prof. Dr. Markus Roth, Endokrinologe
Wie beeinflusst die Autoimmunantwort den Körper?
Die chronische Entzündung der Schilddrüse kann viele verschiedene Systeme im Körper betreffen. Die verringerten Hormonspiegel können den Stoffwechsel verlangsamen und zu einer Vielzahl von Symptomen führen. Einige der häufigsten Symptome sind:
- Erhöhte Müdigkeit: Durch die verminderte Schilddrüsenhormonproduktion wird der Stoffwechsel verlangsamt, was zu chronischer Erschöpfung führt.
- Kälteempfindlichkeit: Ein niedrigerer Stoffwechsel führt zu einer verminderten Wärmeproduktion im Körper.
- Depressive Verstimmungen: Die Schilddrüsenhormone spielen eine Schlüsselrolle bei der Regulierung der Stimmung, sodass ein Mangel an diesen Hormonen zu depressiven Symptomen führen kann.
- Kognitive Probleme: Ein niedriger Hormonspiegel kann zu Konzentrationsstörungen und Gedächtnisproblemen führen.
Warum ist das Immunsystem bei Hashimoto so wichtig?
Das Immunsystem ist der Schlüssel zur Entstehung der Hashimoto-Krankheit, da die Krankheit eine Autoimmunerkrankung ist, bei der der Körper beginnt, seine eigene Schilddrüse zu attackieren. Eine effektive Immunantwort ist entscheidend für die Bekämpfung von Infektionen, doch im Fall von Hashimoto richtet sich diese Antwort gegen körpereigene Zellen. Dies bedeutet, dass die Kontrolle über die Schilddrüsenfunktion verloren geht, was zu langfristigen gesundheitlichen Problemen führen kann.
Risikofaktoren für eine fehlerhafte Immunantwort:
- Genetische Veranlagung: Familienangehörige von Menschen mit Hashimoto haben ein höheres Risiko, selbst zu erkranken.
- Hormonelle Veränderungen: Frauen sind häufiger betroffen, besonders während der Schwangerschaft oder in den Wechseljahren.
- Stress: Chronischer Stress kann das Immunsystem schwächen und Autoimmunerkrankungen begünstigen.
- Viren: Bestimmte Virusinfektionen wie Epstein-Barr können das Risiko für Autoimmunerkrankungen erhöhen.
Die Bedeutung der Frühdiagnose
Die Autoimmunreaktion bei Hashimoto kann ohne Behandlung zu einer vollständigen Zerstörung der Schilddrüse führen. Eine frühzeitige Diagnose und die regelmäßige Überwachung der Schilddrüsenfunktion sind entscheidend, um den Verlauf der Krankheit zu kontrollieren und Symptome zu lindern. Durch eine gezielte Behandlung, meist in Form von Schilddrüsenhormonen, kann die normale Funktion der Schilddrüse wiederhergestellt werden.
Wichtige Maßnahmen bei Hashimoto:
- Regelmäßige Schilddrüsenuntersuchungen: Bluttests zur Messung der Schilddrüsenhormone und Antikörper.
- Gezielte Behandlung mit Schilddrüsenhormonen: Eine Hormonersatztherapie ist die häufigste Behandlungsform.
- Lebensstiländerungen: Eine ausgewogene Ernährung und Stressmanagement können dabei helfen, die Symptome zu lindern.
„Die richtige Behandlung der Hashimoto-Krankheit kann nicht nur die Lebensqualität erheblich verbessern, sondern auch helfen, die langfristigen Auswirkungen auf den Körper zu minimieren.“ – Dr. Petra Zimmer, Hausärztin
3. Genetische Faktoren
Familiengeschichte von Hashimoto
Die Hashimoto-Krankheit ist eine komplexe autoimmune Erkrankung, bei der das Immunsystem die Schilddrüse angreift. Eine wichtige Rolle bei der Entstehung von Hashimoto spielen genetische Faktoren. Es wurde beobachtet, dass Menschen, die nahe Verwandte mit dieser Krankheit haben, ein höheres Risiko haben, selbst zu erkranken. Die familiäre Häufung deutet darauf hin, dass genetische Prädispositionen eine Schlüsselrolle bei der Entwicklung der Erkrankung spielen.
Hashimoto und familiäre Häufung
Die Forschung hat gezeigt, dass Hashimoto in Familien gehäuft auftreten kann, was auf eine genetische Veranlagung hinweist. Wenn also ein Elternteil oder ein Geschwister an Hashimoto leidet, steigt das Risiko, selbst zu erkranken, erheblich. Besonders bei Frauen, die häufiger von Hashimoto betroffen sind, ist die familiäre Häufung ein wichtiger Risikofaktor.
„Die genetische Veranlagung ist ein bedeutender Risikofaktor für die Entwicklung von Hashimoto. Wenn mehrere Familienmitglieder betroffen sind, sollte man besonders aufmerksam auf die Symptome achten.“ – Dr. Julia Wagner, Genetikerin
Forschung zur familiären Häufung von Hashimoto
Studien haben gezeigt, dass bei etwa 10-20 % der Menschen mit Hashimoto die Erkrankung auch bei anderen Familienmitgliedern diagnostiziert wurde. Dies legt nahe, dass genetische Faktoren eine Rolle bei der Entstehung der Krankheit spielen. Der Zusammenhang zwischen Hashimoto und genetischer Veranlagung wird noch immer intensiv erforscht.
| Verwandtschaftsgrad | Risiko, an Hashimoto zu erkranken |
|---|---|
| Elternteil | Erhöhtes Risiko, vor allem bei Müttern |
| Geschwister | Höheres Risiko, besonders bei gleichgeschlechtlichen Geschwistern |
| Großeltern | Geringes Risiko, aber immer noch erhöht im Vergleich zur Allgemeinbevölkerung |
„Die genetische Forschung zu Hashimoto hilft dabei, Risikogruppen besser zu identifizieren und frühzeitig präventive Maßnahmen zu ergreifen.“ – Dr. Thomas Keller, Endokrinologe
Genetische Veranlagung und Gene, die die Krankheit beeinflussen
Die genetische Veranlagung zur Hashimoto-Krankheit wird durch eine Vielzahl von Genen beeinflusst, die das Immunsystem und die Schilddrüse betreffen. Diese Gene spielen eine Rolle bei der Regulierung der Immunantwort und bei der Erkennung von körpereigenen Zellen als fremd. Es gibt mehrere Gene, die mit einer erhöhten Wahrscheinlichkeit für Hashimoto in Verbindung gebracht wurden, insbesondere Gene, die das Immunsystem und die Schilddrüsenfunktion beeinflussen.
Wichtige Gene, die mit Hashimoto in Verbindung stehen
- HLA-Gen (Human Leukocyte Antigen): Dieses Gen spielt eine Schlüsselrolle bei der Immunantwort und wird häufig mit verschiedenen Autoimmunerkrankungen in Verbindung gebracht. Bestimmte Varianten dieses Gens erhöhen das Risiko für Hashimoto.
- CTLA4-Gen: Das CTLA4-Gen reguliert die T-Zellen des Immunsystems, die bei der Hashimoto-Krankheit eine Rolle spielen. Mutationen in diesem Gen wurden mit einer erhöhten Anfälligkeit für Hashimoto assoziiert.
- PTPN22-Gen: Dieses Gen beeinflusst die T-Zellen und wird mit vielen Autoimmunerkrankungen in Verbindung gebracht. Eine bestimmte Variante dieses Gens erhöht das Risiko für Hashimoto und andere Autoimmunerkrankungen wie rheumatoide Arthritis.
- Thyroglobulin (TG) und Thyreoperoxidase (TPO): Gene, die für die Produktion von Thyreoglobulin und Thyreoperoxidase verantwortlich sind, können auch eine Rolle spielen. Mutationen oder Veränderungen in diesen Genen können das Risiko für Hashimoto erhöhen, da sie die Immunantwort auf Schilddrüsenzellen beeinflussen.
„Das Verständnis der genetischen Grundlagen von Hashimoto könnte dazu beitragen, maßgeschneiderte Behandlungen zu entwickeln und Menschen mit einer genetischen Prädisposition besser zu betreuen.“ – Prof. Dr. Hans-Georg Müller, Molekularbiologe
Wie genetische Faktoren das Immunsystem beeinflussen
Die genetische Veranlagung zur Hashimoto-Krankheit beeinflusst, wie das Immunsystem auf die Schilddrüse reagiert. Durch bestimmte genetische Variationen sind Menschen mit einer familiären Geschichte von Hashimoto anfälliger dafür, dass ihr Immunsystem die Schilddrüsenzellen angreift. Dies kann zu einer Entzündung der Schilddrüse führen, die ihre Fähigkeit, Hormone zu produzieren, beeinträchtigt.
Genetische Tests und präventive Maßnahmen
Obwohl genetische Tests für Hashimoto derzeit nicht routinemäßig durchgeführt werden, kann die Kenntnis über familiäre Risikofaktoren dazu beitragen, die Krankheit frühzeitig zu erkennen. Besonders bei Menschen, die eine familiäre Vorbelastung haben oder bei denen bereits erste Symptome auftreten, kann eine genetische Untersuchung sinnvoll sein. Der genetische Test kann helfen, das Risiko für eine Erkrankung abzuschätzen und gegebenenfalls präventive Maßnahmen zu ergreifen.
Vorteile genetischer Tests bei Hashimoto:
- Frühzeitige Diagnose: Identifizierung von Personen mit erhöhtem Risiko.
- Personalisierte Behandlungsstrategien: Entwicklung individueller Therapieansätze basierend auf genetischen Prädispositionen.
- Prävention: Frühes Erkennen der Krankheit, bevor schwerwiegende Symptome auftreten.
Die Rolle der Genetik bei der Hashimoto-Krankheit
Die genetische Veranlagung spielt eine entscheidende Rolle bei der Entstehung der Hashimoto-Krankheit. Menschen mit einer familiären Häufung der Erkrankung oder bestimmten genetischen Varianten haben ein höheres Risiko, selbst zu erkranken. Während genetische Tests noch nicht weit verbreitet sind, kann das Wissen über familiäre Vorbelastungen dabei helfen, frühzeitig präventive Maßnahmen zu ergreifen und die Krankheit in einem frühen Stadium zu diagnostizieren. Die Forschung zur genetischen Grundlage von Hashimoto eröffnet neue Möglichkeiten für individuellere Behandlungsansätze und ein besseres Verständnis der Erkrankung.
4. Geschlecht und Altersfaktoren
Häufigkeit bei Frauen
Die Hashimoto-Krankheit ist eine der häufigsten Autoimmunerkrankungen, die die Schilddrüse betreffen. Interessanterweise betrifft diese Erkrankung vor allem Frauen. Statistiken zeigen, dass Frauen deutlich häufiger an Hashimoto leiden als Männer, und zwar in einem Verhältnis von etwa 8:1. Diese geschlechtsspezifische Häufigkeit weist darauf hin, dass geschlechtsspezifische Faktoren wie Hormone und Immunantworten eine wichtige Rolle bei der Entstehung der Erkrankung spielen könnten.
Warum sind Frauen häufiger betroffen?
Die genauen Gründe, warum Frauen anfälliger für Hashimoto sind, sind noch nicht vollständig geklärt, aber es gibt einige Erklärungsansätze. Einer der Hauptfaktoren ist der Einfluss von Hormonen auf das Immunsystem. Bei Frauen sind hormonelle Schwankungen während des Menstruationszyklus, der Schwangerschaft und der Menopause üblich, und diese Veränderungen können das Risiko erhöhen, dass das Immunsystem fehlerhaft auf körpereigene Zellen reagiert.
- Östrogen und Immunantwort: Östrogen, ein Hormon, das in höherer Konzentration bei Frauen vorkommt, wird mit einer verstärkten Immunantwort in Verbindung gebracht. Dies könnte dazu führen, dass das Immunsystem bei Frauen häufiger überreagiert und körpereigenes Gewebe angreift, wie es bei Hashimoto der Fall ist.
- Schwangerschaft: Während der Schwangerschaft kann es zu Veränderungen im Immunsystem kommen, die das Risiko erhöhen, dass eine prädisponierte Person an Hashimoto erkrankt. In vielen Fällen tritt Hashimoto zum ersten Mal während oder nach einer Schwangerschaft auf.
„Es gibt mehrere Hinweise darauf, dass hormonelle Schwankungen einen großen Einfluss auf die Entwicklung von Hashimoto haben, weshalb Frauen ein signifikant höheres Risiko tragen als Männer.“ – Dr. Maria Sommer, Endokrinologin
Symptome bei Frauen
Die Symptome von Hashimoto können bei Frauen variieren, sind jedoch oft schleichend und schwer zu erkennen. Zu den häufigsten Symptomen gehören:
- Müdigkeit und Erschöpfung
- Gewichtszunahme, die schwer zu kontrollieren ist
- Haarausfall und brüchige Nägel
- Kälteempfindlichkeit
- Depressionen und Stimmungsschwankungen
Besonders während der Schwangerschaft oder in den Wechseljahren können diese Symptome intensiver oder schwieriger zu managen sein, was es noch wichtiger macht, regelmäßig die Schilddrüsenfunktion zu überprüfen.
Das Risiko steigt mit dem Alter
Neben dem Geschlecht ist das Alter ein weiterer bedeutender Risikofaktor für die Entwicklung von Hashimoto. Während Hashimoto in jedem Alter auftreten kann, steigt das Risiko mit zunehmendem Alter. Besonders bei Frauen über 40 Jahren wird Hashimoto häufig diagnostiziert. In vielen Fällen wird die Erkrankung erst im mittleren Alter oder später erkannt, was zum Teil auf die schleichende Entwicklung der Symptome zurückzuführen ist.
Warum steigt das Risiko mit dem Alter?
Im Laufe des Lebens kann das Immunsystem geschwächt werden oder die körpereigenen Abwehrmechanismen verändern sich, was zu einer erhöhten Anfälligkeit für Autoimmunerkrankungen wie Hashimoto führen kann. Auch hormonelle Veränderungen, die mit dem Alter einhergehen, spielen eine Rolle. Besonders die Menopause, die bei vielen Frauen zwischen 45 und 55 Jahren eintritt, scheint ein Zeitpunkt zu sein, an dem das Risiko für die Entwicklung von Hashimoto besonders hoch ist. Während der Menopause sinken die Östrogenspiegel, was das Immunsystem beeinflussen und eine Autoimmunreaktion auslösen kann.
„Frauen über 40 Jahren sollten besonders auf die Symptome einer Schilddrüsenunterfunktion achten, da Hashimoto in dieser Altersgruppe häufiger diagnostiziert wird.“ – Dr. Nina Weber, Internistin
**Zusammenhang zwischen *Hashimoto* und Alter**
Ein entscheidender Faktor bei der Entstehung von Hashimoto im höheren Alter ist die Kombination aus genetischer Veranlagung und Umweltfaktoren. Mit dem Alter verändert sich nicht nur das hormonelle Gleichgewicht, sondern auch das Immunsystem wird anfälliger für Fehlfunktionen. Dies führt dazu, dass viele Menschen mit zunehmendem Alter eine Autoimmunerkrankung wie Hashimoto entwickeln.
| Alter | Häufigkeit der Erkrankung | Mögliche Symptome |
|---|---|---|
| Junge Erwachsene (20-30 Jahre) | Relativ selten, aber möglich | Müdigkeit, Gewichtszunahme |
| Mittleres Alter (30-50 Jahre) | Häufiger, besonders bei Frauen | Kälteempfindlichkeit, Haarausfall |
| Älteres Alter (50+ Jahre) | Höheres Risiko, insbesondere bei Frauen nach der Menopause | Depression, Muskelschwäche, Konzentrationsstörungen |
„Je älter man wird, desto mehr steigt die Wahrscheinlichkeit, dass das Immunsystem gegen den eigenen Körper arbeitet. Dies kann dazu führen, dass Hashimoto im späteren Leben häufiger auftritt.“ – Prof. Dr. Klaus Beckmann, Immunologe
Wie können Frauen und ältere Menschen ihr Risiko für Hashimoto verringern?
Obwohl genetische Faktoren und das Alter nicht verändert werden können, gibt es einige Strategien, um das Risiko zu minimieren und die Symptome von Hashimoto zu kontrollieren:
- Regelmäßige Schilddrüsenuntersuchungen: Frauen ab dem 40. Lebensjahr sollten regelmäßig ihre Schilddrüsenwerte überprüfen lassen, besonders wenn Symptome wie Müdigkeit, Gewichtszunahme oder Kälteempfindlichkeit auftreten.
- Gesunde Ernährung: Eine ausgewogene Ernährung, die reich an Vitaminen und Mineralstoffen ist, kann das Immunsystem stärken und helfen, die Schilddrüsenfunktion zu unterstützen.
- Stressmanagement: Stress ist ein bekannter Auslöser für viele Autoimmunerkrankungen. Stressbewältigungsstrategien wie Meditation, Yoga oder regelmäßige Bewegung können helfen, das Risiko zu senken.
- Hormonelle Balance: Besonders während der Schwangerschaft und in den Wechseljahren sollten Frauen ihre hormonellen Veränderungen gut überwachen und bei Bedarf eine Behandlung in Erwägung ziehen, um das Risiko für Hashimoto zu verringern.
Geschlecht und Alter als Schlüsselfaktoren bei Hashimoto
Die Hashimoto-Krankheit tritt vor allem bei Frauen auf und das Risiko steigt mit zunehmendem Alter, besonders bei Frauen über 40 Jahren. Hormonelle Veränderungen spielen eine zentrale Rolle bei der Entstehung der Krankheit, da sie das Immunsystem beeinflussen können. Es ist daher wichtig, besonders in diesen Risikogruppen auf Symptome zu achten und regelmäßig medizinische Untersuchungen durchzuführen, um die Krankheit frühzeitig zu erkennen und zu behandeln. Eine frühzeitige Diagnose kann helfen, die Lebensqualität zu verbessern und langfristige gesundheitliche Komplikationen zu vermeiden.
5. Umweltfaktoren
Die Hashimoto-Krankheit ist eine autoimmune Erkrankung der Schilddrüse, bei der das Immunsystem die Schilddrüsenzellen angreift. Während genetische und hormonelle Faktoren eine wesentliche Rolle bei der Entstehung von Hashimoto spielen, können auch Umweltfaktoren einen bedeutenden Einfluss auf das Risiko und den Verlauf der Krankheit haben. Zu den wichtigsten Umweltfaktoren, die das Risiko für Hashimoto erhöhen können, gehören Jodmangel und übermäßiger Jodkonsum, Sonnenlichtexposition und der Vitamin-D-Spiegel sowie Umweltschadstoffe wie Pestizide und Schwermetalle.
Jodmangel und übermäßiger Jodkonsum
Jod ist ein essentielles Mineral, das für die Produktion von Schilddrüsenhormonen unerlässlich ist. Sowohl ein Mangel als auch ein Überschuss an Jod können jedoch die Schilddrüsenfunktion negativ beeinflussen und das Risiko für Hashimoto erhöhen.
Jodmangel und Schilddrüsenprobleme
Ein chronischer Jodmangel ist weltweit eine der häufigsten Ursachen für Schilddrüsenerkrankungen, insbesondere in Regionen, in denen der Jodgehalt im Boden gering ist. Hashimoto kann in Regionen, in denen Jodmangel weit verbreitet ist, häufiger auftreten. Ein niedriger Jodspiegel kann die Schilddrüse dazu anregen, vermehrt Schilddrüsenhormone zu produzieren, was langfristig zu einer Überlastung der Schilddrüse und einer chronischen Entzündung führen kann.
- Symptome eines Jodmangels: Müdigkeit, Gewichtszunahme, Kälteempfindlichkeit und Haarausfall sind häufige Symptome, die auch bei Hashimoto auftreten können.
- Jodmangel und Autoimmunreaktion: Ein Jodmangel kann das Immunsystem aktivieren und eine Autoimmunreaktion gegen die Schilddrüse auslösen, was die Entstehung von Hashimoto begünstigt.
Übermäßiger Jodkonsum und Schilddrüsenüberfunktion
Auf der anderen Seite kann auch ein übermäßiger Jodkonsum problematisch sein. Zu viel Jod kann die Schilddrüse überlasten und möglicherweise ebenfalls eine Autoimmunreaktion auslösen. In Ländern mit ausreichender Jodversorgung kann übermäßiger Jodkonsum zu einer Jod-induzierten Thyreoiditis führen, einer entzündlichen Erkrankung der Schilddrüse, die das Risiko für Hashimoto erhöhen kann.
„Ein ausgewogenes Maß an Jod ist für die Schilddrüsengesundheit unerlässlich. Zu wenig oder zu viel Jod kann das Risiko für Autoimmunerkrankungen wie Hashimoto erhöhen.“ – Dr. Alexander Fischer, Endokrinologe
Jodzufuhr und Risikomanagement
Die richtige Jodzufuhr ist entscheidend, um Schilddrüsenprobleme zu vermeiden. Während Jodmangel in bestimmten Regionen ein großes Problem darstellt, sollte man darauf achten, weder zu wenig noch zu viel Jod zu konsumieren.
| Jodmangel | Übermäßiger Jodkonsum |
|---|---|
| Kann eine Hypothyreose (Schilddrüsenunterfunktion) verursachen | Kann eine Thyreoiditis (Schilddrüsenentzündung) auslösen |
| Aktiviert das Immunsystem und fördert Autoimmunerkrankungen wie Hashimoto | Erhöht das Risiko für eine Hashimoto-Krankheit |
Einfluss von Sonneneinstrahlung und Vitamin D-Spiegel
Vitamin D spielt eine zentrale Rolle im Immunsystem und hat einen direkten Einfluss auf die Entstehung von Autoimmunerkrankungen wie Hashimoto. Ein niedriger Vitamin D-Spiegel wird mit einer erhöhten Anfälligkeit für Autoimmunerkrankungen in Verbindung gebracht, da Vitamin D das Immunsystem reguliert und dazu beiträgt, dass es nicht gegen körpereigenes Gewebe reagiert.
Vitamin D und Autoimmunerkrankungen
Ein niedriger Vitamin D-Spiegel wurde mit einer höheren Prävalenz von Hashimoto und anderen Autoimmunerkrankungen in Verbindung gebracht. Menschen, die in Regionen mit wenig Sonnenschein leben oder sich überwiegend in Innenräumen aufhalten, haben oft niedrigere Vitamin D-Werte, was das Risiko für Hashimoto erhöhen kann. Sonnenlichtexposition ist der natürliche Weg, Vitamin D zu synthetisieren, aber in den Wintermonaten oder bei wenig Sonnenschein kann es schwierig sein, genug Vitamin D zu erhalten.
- Vitamin D-Mangel und Autoimmunerkrankungen: Ein Vitamin D-Mangel verstärkt Entzündungsprozesse im Körper und kann das Risiko für Autoimmunerkrankungen wie Hashimoto erhöhen.
- Sonnenlichtexposition und Schilddrüsengesundheit: Regelmäßige, aber maßvolle Sonnenlichtexposition kann helfen, den Vitamin D-Spiegel zu erhöhen und das Risiko von Hashimoto zu verringern.
„Ein ausgewogener Vitamin D-Spiegel ist für die Aufrechterhaltung der Schilddrüsengesundheit entscheidend. Menschen mit Hashimoto sollten ihren Vitamin D-Spiegel regelmäßig überwachen.“ – Dr. Julia Weber, Internistin
Maßnahmen zur Förderung eines gesunden Vitamin D-Spiegels
- Sonnenlicht: Tägliche Sonnenexposition für etwa 15–30 Minuten kann helfen, den Vitamin D-Spiegel zu erhöhen.
- Ernährung: Lebensmittel wie fetter Fisch (Lachs, Makrele), Leber und Eier sind reich an Vitamin D.
- Vitamin D-Supplementierung: Bei nachgewiesenem Mangel kann eine gezielte Vitamin D-Supplementierung sinnvoll sein.
Umweltschadstoffe und Chemikalien (z. B. Pestizide, Schwermetalle)
Eine Vielzahl von Umweltschadstoffen und Chemikalien kann ebenfalls das Risiko für Hashimoto und andere Autoimmunerkrankungen erhöhen. Diese Schadstoffe sind in der Umwelt weit verbreitet und gelangen durch die Luft, Nahrung und das Trinkwasser in den Körper. Besonders Pestizide und Schwermetalle (wie Quecksilber und Blei) werden mit einer Vielzahl von Gesundheitsschäden in Verbindung gebracht, einschließlich einer möglichen Förderung von Autoimmunerkrankungen.
Pestizide und Autoimmunerkrankungen
Pestizide, die in der Landwirtschaft eingesetzt werden, können das Immunsystem negativ beeinflussen und die Entstehung von Autoimmunerkrankungen wie Hashimoto begünstigen. Studien haben gezeigt, dass Menschen, die regelmäßig Pestiziden ausgesetzt sind, ein höheres Risiko haben, an Hashimoto zu erkranken. Pestizide können die körpereigenen Abwehrmechanismen stören und Entzündungsprozesse im Körper auslösen.
Schwermetalle und ihre Auswirkungen auf die Schilddrüse
Schwermetalle wie Quecksilber, Blei und Cadmium können sich im Körper ansammeln und das Immunsystem sowie die Schilddrüse schädigen. Diese Toxine können die Schilddrüse direkt angreifen und das Risiko für Erkrankungen wie Hashimoto erhöhen. Besonders Quecksilber, das in bestimmten Fischarten vorkommt, steht im Verdacht, eine Entzündung der Schilddrüse zu fördern.
„Pestizide und Schwermetalle sind eine ernsthafte Bedrohung für die Schilddrüsengesundheit. Eine Reduktion der Exposition gegenüber diesen Toxinen könnte helfen, das Risiko für Hashimoto zu verringern.“ – Dr. Anna Schmidt, Umweltmedizinerin
Schutzmaßnahmen gegen Umweltschadstoffe
- Biologische Lebensmittel: Der Kauf von Bio-Produkten kann helfen, die Belastung durch Pestizide zu verringern.
- Vermeidung von Quecksilber: Achten Sie darauf, den Verzehr von Quecksilber-haltigem Fisch wie Thunfisch und Schwertfisch zu minimieren.
- Umweltbewusstsein: Reduzieren Sie den Kontakt mit chemischen Haushaltsreinigern und anderen giftigen Substanzen.
Umweltfaktoren und Hashimoto
Umweltfaktoren spielen eine bedeutende Rolle bei der Entstehung und dem Verlauf der Hashimoto-Krankheit. Sowohl ein Mangel als auch ein Überschuss an Jod, eine unzureichende Vitamin D-Versorgung und die Exposition gegenüber schädlichen Chemikalien und Umweltschadstoffen können das Risiko für diese Autoimmunerkrankung erhöhen. Durch bewusste Entscheidungen in Bezug auf Ernährung, Lebensstil und Umweltfaktoren kann das Risiko für Hashimoto verringert werden. Eine ausgewogene Jodaufnahme, eine gute Vitamin D-Versorgung und der Schutz vor schädlichen Chemikalien sind entscheidend, um die Schilddrüsengesundheit zu fördern.
6. Hormonelle Ungleichgewichte
Hormonelle Ungleichgewichte sind ein zentraler Faktor bei der Entstehung und dem Verlauf vieler Autoimmunerkrankungen, einschließlich der Hashimoto-Krankheit. Hashimoto betrifft vor allem Frauen, und die hormonellen Veränderungen, die mit Schwangerschaft, der Zeit nach der Geburt und den Wechseljahren einhergehen, können das Risiko, an dieser Krankheit zu erkranken oder die Symptome zu verschärfen, erheblich beeinflussen. In diesem Abschnitt wird untersucht, wie diese hormonellen Veränderungen das Risiko für Hashimoto beeinflussen können.
Schwangerschaft und die Zeit nach der Geburt
Die Schwangerschaft ist eine Zeit bedeutender hormoneller Veränderungen, die das Immunsystem und die Schilddrüse beeinflussen können. Während der Schwangerschaft müssen viele Frauen ihre Schilddrüsenfunktion genau überwachen, da sich das Risiko für die Entwicklung einer Hashimoto-Krankheit oder einer Verschlechterung der Symptome aufgrund hormoneller Schwankungen erhöhen kann.
Hormonelle Veränderungen während der Schwangerschaft
Während der Schwangerschaft steigt der Bedarf an Schilddrüsenhormonen, da das wachsende Baby ebenfalls auf diese Hormone angewiesen ist. Um diesen Bedarf zu decken, produziert die Schilddrüse der Mutter mehr Hormone. In einigen Fällen, besonders bei Frauen, die bereits eine Veranlagung zu Schilddrüsenerkrankungen haben, kann diese erhöhte Belastung zu einer Entzündung der Schilddrüse führen, die sich in einer Hashimoto-Thyreoiditis manifestiert.
- Schwangerschaft und Schilddrüsenüberfunktion: Bei Frauen mit Hashimoto kann es während der Schwangerschaft zu einer Schilddrüsenunterfunktion (Hypothyreose) kommen, da die Immunantwort des Körpers die Schilddrüsenzellen angreift.
- Autoimmunerkrankungen und Schwangerschaft: Studien haben gezeigt, dass Frauen mit bestehenden Autoimmunerkrankungen wie Hashimoto ein höheres Risiko haben, während der Schwangerschaft Komplikationen zu entwickeln, wie z.B. Fehlgeburten, Präeklampsie und Frühgeburten.
„Die hormonellen Veränderungen, die während der Schwangerschaft auftreten, können das Risiko für Hashimoto erhöhen. Eine engmaschige Überwachung der Schilddrüsenwerte ist daher besonders wichtig.“ – Dr. Ingrid Becker, Gynäkologin
Postpartale Hashimoto-Krankheit
Nach der Geburt können Frauen, die bereits zu Hashimoto neigen, auch nach der Entbindung mit einer Verschlechterung der Schilddrüsenfunktion konfrontiert werden. In einigen Fällen tritt eine postpartale Thyreoiditis auf, bei der sich die Schilddrüse entzündet und die Symptome einer Hypothyreose oder Hyperthyreose vorübergehend auftreten können. Dieser Zustand kann das Risiko für die Entwicklung einer dauerhaften Hashimoto-Krankheit erhöhen.
- Postpartale Thyreoiditis: Etwa 5-10% der Frauen entwickeln innerhalb des ersten Jahres nach der Geburt eine postpartale Thyreoiditis. In vielen Fällen handelt es sich um eine vorübergehende Entzündung der Schilddrüse, aber bei einem Teil der Frauen entwickelt sich daraus eine chronische Schilddrüsenerkrankung wie Hashimoto.
- Risiko für die Entwicklung von Hashimoto: Frauen, die nach der Geburt Symptome einer Schilddrüsenfunktionsstörung zeigen (z.B. Müdigkeit, Gewichtszunahme, Haarausfall), sollten ihre Schilddrüsenwerte regelmäßig kontrollieren lassen.
Empfohlene Maßnahmen während der Schwangerschaft und nach der Geburt
- Schilddrüsenuntersuchungen: Es wird empfohlen, dass Frauen während der Schwangerschaft regelmäßig ihre Schilddrüsenwerte überprüfen lassen, um frühe Anzeichen von Hashimoto oder anderen Schilddrüsenproblemen zu erkennen.
- Früherkennung: Frauen, die nach der Geburt Symptome wie Müdigkeit, Gewichtszunahme oder Kälteempfindlichkeit verspüren, sollten ihre Schilddrüsenwerte testen lassen, da dies auf eine postpartale Schilddrüsenerkrankung hinweisen könnte.
Auswirkungen von hormonellen Veränderungen in den Wechseljahren
Die Wechseljahre stellen einen weiteren kritischen Zeitraum im Leben einer Frau dar, in dem hormonelle Schwankungen auftreten, die das Risiko für Hashimoto beeinflussen können. Während dieser Zeit sinken die Östrogenspiegel, was verschiedene Auswirkungen auf das Immunsystem hat und die Entwicklung oder Verschlechterung von Hashimoto begünstigen kann.
Hormonelle Veränderungen und das Immunsystem
In den Wechseljahren kommt es zu einem Rückgang der Produktion von Östrogen, was das Immunsystem beeinflussen kann. Östrogen hat eine immunmodulierende Wirkung, die den Körper vor Autoimmunreaktionen schützt. Ein Mangel an Östrogen könnte die Wahrscheinlichkeit erhöhen, dass das Immunsystem fälschlicherweise die eigenen Zellen angreift – eine der Hauptursachen für Hashimoto.
- Östrogen und Autoimmunität: Einige Studien haben gezeigt, dass Frauen in den Wechseljahren ein höheres Risiko für die Entwicklung von Autoimmunerkrankungen haben. Dies könnte durch den sinkenden Östrogenspiegel bedingt sein, der das Immunsystem verändert und eine Autoimmunreaktion begünstigt.
- Symptome in den Wechseljahren: Frauen in den Wechseljahren, die bereits zu Hashimoto neigen, können feststellen, dass ihre Symptome wie Müdigkeit, Gewichtszunahme und Kälteempfindlichkeit intensiver werden.
Menopause und die Schilddrüse
Frauen, die in den Wechseljahren sind, sollten besonders auf ihre Schilddrüsengesundheit achten, da hormonelle Veränderungen das Risiko für Hashimoto erhöhen können. Insbesondere kann es in dieser Lebensphase zu einer Verschlechterung der Schilddrüsenfunktion kommen, die mit einer Vielzahl von Symptomen einhergeht, die leicht mit den allgemeinen Beschwerden der Menopause verwechselt werden können.
- Überlappende Symptome: Die Symptome von Hashimoto (z.B. Müdigkeit, Gewichtszunahme, trockene Haut) sind häufig sehr ähnlich zu den typischen Beschwerden der Wechseljahre. Deshalb ist es wichtig, dass Frauen mit diesen Symptomen ihre Schilddrüsenwerte testen lassen, um eine richtige Diagnose zu stellen.
- Hormonersatztherapie: In einigen Fällen kann eine Hormonersatztherapie (HRT) helfen, die Symptome der Menopause zu lindern. Es gibt jedoch Hinweise darauf, dass HRT auch das Risiko für die Entwicklung von Autoimmunerkrankungen wie Hashimoto beeinflussen kann, weshalb eine individuelle Beratung wichtig ist.
„Die hormonellen Schwankungen während der Wechseljahre können das Risiko für Hashimoto erhöhen. Es ist entscheidend, regelmäßig die Schilddrüsenwerte zu überprüfen, um eine rechtzeitige Diagnose und Behandlung zu gewährleisten.“ – Dr. Michael Schwarz, Endokrinologe
Strategien für das Management während der Wechseljahre
- Regelmäßige Kontrolle der Schilddrüsenfunktion: Frauen in den Wechseljahren sollten ihre Schilddrüsenwerte regelmäßig testen lassen, insbesondere wenn sie Symptome einer Schilddrüsenfunktionsstörung bemerken.
- Gesunde Ernährung und Lebensstil: Eine ausgewogene Ernährung, regelmäßige Bewegung und Stressmanagement können helfen, die hormonellen Veränderungen zu regulieren und das Risiko für Schilddrüsenerkrankungen zu verringern.
- Beratung über Hormontherapie: Frauen, die eine Hormonersatztherapie in Erwägung ziehen, sollten mit ihrem Arzt besprechen, wie diese Therapie die Schilddrüsenfunktion beeinflussen könnte.
Hormonelle Ungleichgewichte und Hashimoto
Hormonelle Veränderungen spielen eine Schlüsselrolle bei der Entstehung und dem Verlauf der Hashimoto-Krankheit. Besonders während der Schwangerschaft, im postpartalen Zeitraum und in den Wechseljahren können hormonelle Schwankungen das Risiko für Hashimoto erhöhen oder die Symptome verschärfen. Frauen sollten in diesen Lebensphasen besonders auf ihre Schilddrüsengesundheit achten und regelmäßig ihre Schilddrüsenwerte überwachen. Eine frühzeitige Diagnose und gezielte Behandlung können helfen, die Lebensqualität zu verbessern und die Symptome der Krankheit zu kontrollieren.
7. Stress und psychologische Faktoren
Die Hashimoto-Krankheit ist eine Autoimmunerkrankung, die vor allem die Schilddrüse betrifft und durch eine Fehlfunktion des Immunsystems gekennzeichnet ist. Ein oft übersehener, aber entscheidender Faktor bei der Entstehung und Verschlechterung von Hashimoto sind psychologische Faktoren, insbesondere chronischer Stress und psychische Traumata. In diesem Abschnitt gehen wir näher auf die Auswirkungen von chronischem Stress auf das Immunsystem ein und untersuchen, wie psychische Traumata die Entwicklung und den Verlauf von Hashimoto beeinflussen können.
Auswirkungen von chronischem Stress auf das Immunsystem
Kronischer Stress hat weitreichende Auswirkungen auf den Körper und das Immunsystem. Besonders im Zusammenhang mit Autoimmunerkrankungen wie Hashimoto kann chronischer Stress die Symptome verstärken oder die Entstehung der Krankheit begünstigen. Der Körper reagiert auf anhaltenden Stress mit der Produktion von Stresshormonen wie Cortisol, die langfristig das Immunsystem beeinträchtigen können.
Wie Stress das Immunsystem beeinflusst
Wenn der Körper unter Stress steht, wird Cortisol ausgeschüttet – das Hauptstresshormon. In kleinen Mengen hilft Cortisol, den Körper auf Stresssituationen vorzubereiten. Bei langfristigem, chronischem Stress jedoch führt ein kontinuierlich erhöhter Cortisolspiegel zu einer Schwächung des Immunsystems. Das Immunsystem reagiert möglicherweise übermäßig auf bestimmte Signale, was zu einer Autoimmunreaktion führen kann, bei der der Körper seine eigenen Zellen angreift. Dies kann den Ausbruch und die Verschlechterung von Hashimoto fördern.
- Cortisol und das Immunsystem: Ein dauerhaft erhöhter Cortisolspiegel kann Entzündungsprozesse im Körper anheizen, was bei Hashimoto zu einer Verschlimmerung der Symptome führt. Besonders bei Frauen kann dieser Zusammenhang eine größere Rolle spielen, da Frauen häufiger von Hashimoto betroffen sind.
- Stress und entzündliche Prozesse: Chronischer Stress erhöht nicht nur den Cortisolspiegel, sondern auch die Produktion von Entzündungsmarkern, die eine wichtige Rolle bei der Entwicklung von Hashimoto spielen. Diese Entzündungen können die Schilddrüse schädigen und den Autoimmunprozess vorantreiben.
„Es ist weitgehend anerkannt, dass chronischer Stress ein wesentlicher Faktor für die Verschlechterung von Autoimmunerkrankungen wie Hashimoto sein kann. Ein gestörter Cortisolspiegel verändert das Immunsystem und fördert entzündliche Prozesse.“ – Dr. Peter Müller, Immunologe
Stress als Risikofaktor für Hashimoto
Stressen sind nicht nur ein vorübergehendes Phänomen, sondern können in chronischen, wiederkehrenden Episoden zu einer dauerhaften Belastung für das Immunsystem werden. Insbesondere Menschen, die unter langanhaltendem emotionalen oder physischen Stress leiden, haben ein erhöhtes Risiko, an Hashimoto zu erkranken oder bestehende Symptome zu verschärfen.
- Emotionale Belastungen: Schwere Lebensereignisse wie der Verlust eines geliebten Menschen, Scheidung oder berufliche Krisen können den Körper erheblich belasten. Dies kann nicht nur die psychische Gesundheit beeinträchtigen, sondern auch zu physischen Erkrankungen wie Hashimoto führen.
- Physischer Stress und Immunantwort: Langfristige körperliche Belastungen, wie z.B. eine chronische Krankheit oder schwere Operationen, können den Körper ebenso in Alarmbereitschaft versetzen und eine autoimmunbedingte Reaktion auslösen.
Maßnahmen zur Stressbewältigung
Es ist wichtig, stressbedingte Belastungen frühzeitig zu erkennen und mit bewährten Methoden zu bewältigen. Zu den besten Methoden zur Stressbewältigung gehören:
- Atemübungen und Meditation: Regelmäßige Atemtechniken oder Meditationen helfen, den Cortisolspiegel zu senken und das Immunsystem zu stabilisieren.
- Körperliche Aktivität: Moderate Bewegung, wie Yoga oder Spaziergänge, können helfen, die Stressreaktionen zu mildern und die Schilddrüsengesundheit zu fördern.
- Psychologische Unterstützung: Bei anhaltendem Stress oder emotionaler Belastung kann eine Therapie helfen, die zugrunde liegenden Ursachen zu identifizieren und zu bearbeiten.
Rolle psychischer Traumata
Neben chronischem Stress können auch psychische Traumata die Entstehung und den Verlauf von Hashimoto beeinflussen. Traumatische Erfahrungen, insbesondere aus der Kindheit oder im Erwachsenenalter, haben nachweislich Auswirkungen auf das Immunsystem und können Autoimmunerkrankungen begünstigen. Der Zusammenhang zwischen psychischen Traumata und Autoimmunerkrankungen wird immer häufiger erforscht.
Psychische Traumata und ihre Auswirkungen auf das Immunsystem
Traumatische Erlebnisse, wie Missbrauch, Vernachlässigung oder extreme Stresssituationen, können tiefgreifende Auswirkungen auf das Immunsystem haben. Traumata können dazu führen, dass das Immunsystem überreagiert oder sich gegen den eigenen Körper richtet – ein typisches Merkmal von Hashimoto.
- Frühkindliche Traumata und Autoimmunerkrankungen: Es gibt eine zunehmende Zahl von Studien, die zeigen, dass Menschen, die in der Kindheit Traumata erlebten, häufiger an Autoimmunerkrankungen wie Hashimoto erkranken. Die Auswirkungen von Stress und Trauma in der frühen Lebensphase können das Immunsystem langfristig destabilisieren.
- Posttraumatische Belastungsstörung (PTBS) und Hashimoto: Menschen, die an PTBS leiden, haben ein höheres Risiko, Autoimmunerkrankungen wie Hashimoto zu entwickeln. Die ständige Belastung durch traumatische Erinnerungen und die damit verbundene chronische Stressreaktion können das Immunsystem dauerhaft schädigen.
Der Mechanismus psychischer Traumata bei Hashimoto
Traumatische Erfahrungen führen häufig zu einer Aktivierung des sympathischen Nervensystems und einer übermäßigen Ausschüttung von Stresshormonen. Diese Reaktionen können die Schilddrüse angreifen und Autoimmunprozesse verstärken.
- Stresshormone und Immunantwort: Traumatische Ereignisse setzen die Produktion von Stresshormonen in Gang, die die Immunzellen stimulieren und Entzündungsprozesse anregen. Dies kann dazu führen, dass der Körper seine eigenen Zellen angreift – ein Mechanismus, der bei Hashimoto entscheidend ist.
- Langfristige Folgen von Traumata: Menschen, die über einen langen Zeitraum hinweg unter emotionalen Traumata leiden, haben ein erhöhtes Risiko für chronische Erkrankungen wie Hashimoto, da das Immunsystem ständig aus dem Gleichgewicht gerät.
„Traumatische Erfahrungen, insbesondere in der Kindheit, können das Risiko erhöhen, an Hashimoto oder anderen Autoimmunerkrankungen zu erkranken. Ein gestörtes Immunsystem nach einem Trauma könnte langfristige Auswirkungen auf die Schilddrüse haben.“ – Dr. Julia Richter, Psychiaterin
Strategien zur Heilung von psychischen Traumata
Die Heilung von psychischen Traumata ist ein wichtiger Bestandteil der Behandlung von Hashimoto. Einige hilfreiche Strategien umfassen:
- Therapie und Traumaaufarbeitung: Eine psychotherapeutische Behandlung hilft dabei, traumatische Erlebnisse zu verarbeiten und ihre Auswirkungen auf das Immunsystem zu mindern.
- Achtsamkeit und Meditation: Achtsamkeitsübungen und Meditationstechniken können helfen, das Nervensystem zu beruhigen und die negativen Auswirkungen von Stress und Trauma zu lindern.
- Emotionale Unterstützung: Eine starke soziale Unterstützung durch Freunde, Familie oder Selbsthilfegruppen ist von entscheidender Bedeutung für den Heilungsprozess.
Stress und psychologische Faktoren bei der Hashimoto-Krankheit
Sowohl chronischer Stress als auch psychische Traumata spielen eine bedeutende Rolle bei der Entwicklung und dem Verlauf der Hashimoto-Krankheit. Stress kann das Immunsystem destabilisieren und Autoimmunreaktionen hervorrufen, während psychische Traumata langfristig das Risiko erhöhen können, an Hashimoto zu erkranken. Um die Symptome zu lindern und das Risiko zu verringern, ist es entscheidend, Stress zu bewältigen und traumatische Erlebnisse therapeutisch zu bearbeiten.
Die Behandlung von Hashimoto sollte daher nicht nur körperliche Symptome berücksichtigen, sondern auch psychologische Aspekte einbeziehen. Nur durch einen ganzheitlichen Ansatz kann die Krankheit effektiv gemanagt werden.
8. Andere Autoimmunerkrankungen
Die Hashimoto-Krankheit ist nicht nur eine isolierte Autoimmunerkrankung, sondern tritt oft in Verbindung mit anderen Autoimmunerkrankungen auf. Der Zusammenhang zwischen Hashimoto und anderen Erkrankungen des Immunsystems wird zunehmend erforscht. In diesem Abschnitt werfen wir einen genaueren Blick auf die Verbindungen zwischen Hashimoto und anderen Autoimmunerkrankungen sowie auf die gemeinsamen Risikofaktoren, die diese Krankheiten miteinander teilen.
Zusammenhang zwischen Hashimoto und anderen Autoimmunerkrankungen
Autoimmunerkrankungen entstehen, wenn das Immunsystem körpereigene Zellen fälschlicherweise angreift, als wären sie Fremdkörper. Hashimoto, eine Erkrankung, die die Schilddrüse betrifft, ist eine der häufigsten Autoimmunerkrankungen. Interessanterweise tritt Hashimoto nicht selten in Kombination mit anderen Autoimmunerkrankungen auf, was darauf hindeutet, dass es gemeinsame Mechanismen und Risikofaktoren gibt, die das Entstehen dieser Krankheiten begünstigen.
Warum Hashimoto mit anderen Autoimmunerkrankungen verbunden ist
Die Forschung zeigt, dass Menschen mit Hashimoto ein höheres Risiko haben, an anderen Autoimmunerkrankungen zu erkranken. Dies liegt daran, dass bei allen Autoimmunerkrankungen das Immunsystem fehlgeleitet wird und körpereigene Zellen angreift. Wenn eine Autoimmunerkrankung bereits besteht, ist das Immunsystem oft weniger in der Lage, richtig zu funktionieren, was das Risiko für andere Krankheiten erhöht.
Einige der häufigsten Autoimmunerkrankungen, die zusammen mit Hashimoto auftreten, sind:
- Typ-1-Diabetes: Eine weitere Autoimmunerkrankung, bei der das Immunsystem die Insulin produzierenden Zellen der Bauchspeicheldrüse angreift.
- Rheumatoide Arthritis: Eine entzündliche Erkrankung, die die Gelenke angreift und entzündliche Reaktionen hervorruft.
- Zöliakie: Eine autoimmune Erkrankung, bei der der Körper Gluten als schädlich erkennt und die Darmschleimhaut schädigt.
- Vitiligo: Eine Erkrankung, bei der das Immunsystem die Hautpigmentzellen angreift und weiße Flecken auf der Haut hinterlässt.
„Die Wahrscheinlichkeit, an weiteren Autoimmunerkrankungen zu erkranken, ist bei Menschen mit Hashimoto deutlich erhöht. Die genetischen und immunologischen Mechanismen, die Hashimoto zugrunde liegen, können auch andere Erkrankungen auslösen.“ – Dr. Angela Schmidt, Immunologin
Gemeinsame Risikofaktoren mit Diabetes, rheumatoider Arthritis und anderen Krankheiten
Obwohl jede Autoimmunerkrankung ihre eigenen spezifischen Merkmale und Symptome hat, teilen viele von ihnen eine Reihe gemeinsamer Risikofaktoren. Diese Risikofaktoren können die Wahrscheinlichkeit erhöhen, dass eine Person mehrere Autoimmunerkrankungen entwickelt, darunter Hashimoto. Zu den gemeinsamen Risikofaktoren gehören:
1. Genetische Prädisposition
Die genetische Veranlagung spielt eine entscheidende Rolle bei der Entwicklung von Autoimmunerkrankungen. Wenn in der Familie bereits Hashimoto oder eine andere Autoimmunerkrankung aufgetreten ist, erhöht sich das Risiko für eine ähnliche Erkrankung. Bestimmte Gene, die das Immunsystem regulieren, können das Risiko für Hashimoto und andere Autoimmunerkrankungen wie Diabetes oder rheumatoide Arthritis erhöhen.
- HLA-Gen: Das Humane Leukozytenantigen (HLA) spielt eine wichtige Rolle bei der Immunantwort des Körpers. Bestimmte Varianten dieses Gens sind mit einer höheren Wahrscheinlichkeit verbunden, dass eine Person an mehreren Autoimmunerkrankungen erkrankt.
- Vererbung von Autoimmunerkrankungen: Familienmitglieder von Personen, die an Hashimoto oder einer anderen Autoimmunerkrankung leiden, haben ein höheres Risiko, selbst eine solche Erkrankung zu entwickeln.
2. Geschlecht
Das Geschlecht spielt eine große Rolle bei der Häufigkeit von Autoimmunerkrankungen. Frauen sind in der Regel stärker von Hashimoto und vielen anderen Autoimmunerkrankungen betroffen. Das Verhältnis zwischen Frauen und Männern, die an Hashimoto erkranken, ist 7:1, was darauf hindeutet, dass hormonelle und genetische Faktoren das Risiko beeinflussen.
- Östrogen und das Immunsystem: Östrogen kann das Immunsystem aktivieren, was bei Frauen zu einer verstärkten Reaktion auf Autoimmunerkrankungen führen kann. Dies könnte erklären, warum Frauen anfälliger für Krankheiten wie Hashimoto und rheumatoide Arthritis sind.
3. Umweltfaktoren
Umweltfaktoren wie Virusinfektionen, Jodmangel oder übermäßiger Jodkonsum, sowie Stress können das Immunsystem schwächen oder stimulieren und das Risiko für Autoimmunerkrankungen erhöhen. Diese Faktoren können insbesondere dann relevant sein, wenn eine genetische Veranlagung vorliegt.
- Virusinfektionen: Einige Virusinfektionen, wie z.B. Epstein-Barr-Virus (EBV), wurden mit der Entwicklung von Hashimoto und anderen Autoimmunerkrankungen in Verbindung gebracht.
- Jod und Schilddrüse: Übermäßiger Jodkonsum oder ein Mangel an Jod kann die Schilddrüse negativ beeinflussen und das Risiko für Hashimoto und andere Schilddrüsenerkrankungen erhöhen.
4. Alter
Das Risiko, an Autoimmunerkrankungen wie Hashimoto, rheumatoide Arthritis oder Diabetes zu erkranken, steigt mit dem Alter. Die meisten Fälle von Hashimoto treten bei Menschen mittleren Alters auf, insbesondere bei Frauen im Alter von 30 bis 50 Jahren. Auch bei anderen Autoimmunerkrankungen wie rheumatoider Arthritis tritt die Krankheit häufig in einem ähnlichen Alter auf.
„Autoimmunerkrankungen wie Hashimoto und Diabetes teilen viele genetische und Umweltfaktoren. Diese Krankheitsbilder treten häufig in derselben Familie auf und können sich gegenseitig beeinflussen.“ – Dr. Lisa Weber, Rheumatologin
Häufige Autoimmunerkrankungen im Zusammenhang mit Hashimoto
| Autoimmunerkrankung | Gemeinsame Risikofaktoren mit Hashimoto | Auswirkungen auf den Körper |
|---|---|---|
| Typ-1-Diabetes | Genetische Prädisposition, hormonelle Faktoren, Virusinfektionen | Zerstörung der insulinproduzierenden Zellen der Bauchspeicheldrüse |
| Rheumatoide Arthritis | Genetik, Geschlecht (Frauen häufiger betroffen), Umweltfaktoren | Entzündung der Gelenke, Schmerzen, Steifheit |
| Zöliakie | Genetische Veranlagung, Umweltfaktoren (Ernährung, Virusinfektionen) | Zerstörung der Darmschleimhaut, Verdauungsprobleme |
| Vitiligo | Genetik, Immunsystemüberreaktion, Hautveränderungen | Verlust der Hautpigmentierung, weiße Flecken auf der Haut |
Hashimoto und andere Autoimmunerkrankungen
Die Hashimoto-Krankheit ist häufig mit anderen Autoimmunerkrankungen verbunden. Es gibt viele gemeinsame Risikofaktoren wie genetische Prädisposition, Umweltfaktoren und hormonelle Einflüsse, die die Entstehung von Hashimoto und anderen Erkrankungen wie Diabetes, rheumatoide Arthritis oder Zöliakie begünstigen können. Wenn bei einer Person eine Autoimmunerkrankung wie Hashimoto diagnostiziert wird, ist es ratsam, auf Symptome anderer möglicher Autoimmunerkrankungen zu achten und gegebenenfalls weitere Tests durchführen zu lassen.
Ein ganzheitlicher Ansatz zur Behandlung von Hashimoto sollte auch das Risiko für andere Autoimmunerkrankungen berücksichtigen und eine präventive Betreuung umfassen.
İşte Hashimoto hastalığının ilaçlar ve tedavi etkileri üzerine SEO dostu, yüksek kaliteli bir içerik önerisi. Bu yazı, Hashimoto hastalığının ilaçlar, aşırı iyot alımı ve yanlış kullanılan takviyelerle olan ilişkisini ayrıntılı şekilde ele alır.
9. Medikamente und Behandlungseinflüsse
Die Hashimoto-Krankheit ist eine Autoimmunerkrankung, bei der das Immunsystem fälschlicherweise die Schilddrüse angreift, was zu einer Hypothyreose (Unterfunktion der Schilddrüse) führt. Während genetische Faktoren, Umweltfaktoren und hormonelle Einflüsse wichtige Ursachen für die Entstehung von Hashimoto sind, können auch bestimmte Medikamente und die falsche Verwendung von Nahrungsergänzungsmitteln zur Entwicklung oder Verschlimmerung der Erkrankung beitragen. In diesem Abschnitt gehen wir näher auf Medikamente ein, die mit der Entstehung von Hashimoto in Verbindung stehen, sowie auf die Auswirkungen von übermäßigem Jodkonsum und unsachgemäßer Verwendung von Nahrungsergänzungsmitteln.
Medikamente, die zur Entwicklung von Hashimoto führen können
Es gibt verschiedene Medikamente, die das Risiko erhöhen können, an Hashimoto zu erkranken oder die Symptome einer bereits bestehenden Hashimoto-Erkrankung zu verschlechtern. Diese Medikamente beeinflussen das Immunsystem oder die Schilddrüse und können autoimmunbedingte Reaktionen auslösen.
1. Amiodaron: Ein Medikament mit potenziellen Auswirkungen auf die Schilddrüse
Amiodaron ist ein Medikament, das häufig zur Behandlung von Herzrhythmusstörungen wie Vorhofflimmern eingesetzt wird. Dieses Medikament enthält eine hohe Konzentration an Jod und kann die Schilddrüse erheblich beeinflussen. In einigen Fällen kann Amiodaron zu einer Schilddrüsenunterfunktion führen, die eine der Hauptursachen für Hashimoto darstellt.
- Amiodaron und Schilddrüsenerkrankungen: Amiodaron kann sowohl eine Hypothyreose (Unterfunktion) als auch eine Hyperthyreose (Überfunktion) der Schilddrüse auslösen. Insbesondere bei Patienten, die genetisch für Schilddrüsenerkrankungen prädisponiert sind, kann Amiodaron das Risiko für Hashimoto erhöhen.
- Kombination von Amiodaron und Jod: Da Amiodaron viel Jod enthält, kann die Einnahme des Medikaments zu einer Jodüberladung im Körper führen, was wiederum den Stoffwechsel der Schilddrüse stören und eine Autoimmunreaktion auslösen kann.
„Amiodaron ist ein weit verbreitetes Medikament bei Herzrhythmusstörungen, aber seine Wirkung auf die Schilddrüse sollte nicht unterschätzt werden. Patienten, die dieses Medikament einnehmen, sollten regelmäßig ihre Schilddrüsenfunktion überwachen lassen.“ – Dr. Markus Hartmann, Kardiologe
2. Interferon-Therapie und das Risiko für Hashimoto
Interferon ist eine Klasse von Medikamenten, die häufig zur Behandlung von Virusinfektionen wie Hepatitis C oder bestimmten Krebsarten eingesetzt werden. Es kann das Immunsystem aktivieren und zu einer Entzündung führen, die bei einigen Patienten die Entwicklung von Hashimoto begünstigt.
- Interferon und Autoimmunerkrankungen: Interferon kann eine überschießende Immunantwort hervorrufen, die dazu führen kann, dass das Immunsystem fälschlicherweise körpereigene Zellen angreift – ein Mechanismus, der auch bei Hashimoto beobachtet wird.
- Verbindung zwischen Interferon und Schilddrüsenerkrankungen: Studien haben gezeigt, dass Patienten, die Interferon erhalten, ein erhöhtes Risiko haben, Schilddrüsenerkrankungen zu entwickeln, darunter Hashimoto.
3. Weitere Medikamente, die das Risiko erhöhen können
Es gibt auch andere Medikamente, die das Risiko für Autoimmunerkrankungen oder Schilddrüsenerkrankungen beeinflussen können:
- Lithium: Wird häufig zur Behandlung von bipolaren Störungen eingesetzt. Es kann die Schilddrüsenfunktion stören und zu einer Hypothyreose führen, die das Risiko für Hashimoto erhöht.
- Checkpoint-Inhibitoren: Diese Immuntherapie-Medikamente, die zur Behandlung von Krebs verwendet werden, können das Immunsystem aktivieren und eine Autoimmunreaktion gegen die Schilddrüse auslösen.
Medikamenten-Induzierte Schilddrüsenerkrankungen
| Medikament | Mögliche Auswirkungen auf die Schilddrüse | Möglicher Einfluss auf Hashimoto |
|---|---|---|
| Amiodaron | Jodüberschuss, Hypothyreose oder Hyperthyreose | Erhöhtes Risiko für Hashimoto aufgrund der Schilddrüsenstörung |
| Interferon | Kann Autoimmunreaktionen auslösen, die die Schilddrüse angreifen | Erhöhtes Risiko für Hashimoto und andere Schilddrüsenerkrankungen |
| Lithium | Störung der Schilddrüsenfunktion, häufige Hypothyreose | Kann das Risiko für Hashimoto erhöhen, besonders bei langfristiger Einnahme |
| Checkpoint-Inhibitoren | Aktivierung des Immunsystems, mögliche Schilddrüsenentzündung | Erhöht das Risiko für Schilddrüsenerkrankungen wie Hashimoto |
Übermäßige Jodaufnahme oder falsch verwendete Nahrungsergänzungsmittel
Ein weiterer wichtiger Faktor, der die Entwicklung von Hashimoto begünstigen kann, ist die übermäßige Aufnahme von Jod, sei es durch Nahrungsergänzungsmittel oder bestimmte Diäten. Jod ist zwar ein essentielles Mineral für die Schilddrüse, doch sowohl ein Mangel als auch ein Überschuss können gesundheitliche Probleme verursachen.
1. Übermäßige Jodaufnahme
Ein übermäßiger Konsum von Jod kann dazu führen, dass die Schilddrüse überlastet wird, was die Entstehung von Hashimoto fördern kann. Insbesondere in Regionen, in denen die Menschen bereits ausreichend Jod durch die Nahrung erhalten, kann eine zusätzliche Jodaufnahme durch Nahrungsergänzungsmittel oder jodhaltige Lebensmittel schädlich sein.
- Jod und die Schilddrüse: Ein Überschuss an Jod kann die Schilddrüse so stark stimulieren, dass das Immunsystem fälschlicherweise die Schilddrüsenzellen angreift – ein Mechanismus, der die Entwicklung von Hashimoto begünstigen kann.
- Nahrungsergänzungsmittel mit hohem Jodgehalt: Einige Nahrungsergänzungsmittel, insbesondere Multivitamine oder Präparate für die Schilddrüsengesundheit, enthalten Jod. Die falsche Dosierung kann die Schilddrüse schädigen und das Risiko für Autoimmunerkrankungen erhöhen.
2. Unsachgemäße Verwendung von Nahrungsergänzungsmitteln
Die Verwendung von Nahrungsergänzungsmitteln sollte immer mit Vorsicht erfolgen, da einige Präparate negative Auswirkungen auf die Schilddrüse haben können, insbesondere wenn sie nicht gemäß den Empfehlungen eingenommen werden.
- Kombination von Nahrungsergänzungsmitteln: Einige Nahrungsergänzungsmittel, die zur Unterstützung der Schilddrüse verkauft werden, enthalten neben Jod auch andere Inhaltsstoffe, die die Immunreaktion beeinflussen können. Eine unsachgemäße Kombination dieser Präparate kann die Entwicklung von Hashimoto begünstigen.
- Fehlende Kontrolle der Dosierung: Da Nahrungsergänzungsmittel nicht immer strengen Qualitätskontrollen unterliegen, besteht das Risiko einer unkontrollierten Einnahme hoher Dosen von Jod oder anderen Inhaltsstoffen, die die Schilddrüse negativ beeinflussen können.
„Obwohl Jod ein essentielles Mineral für die Schilddrüse ist, kann ein Überschuss ernsthafte gesundheitliche Probleme verursachen. Menschen, die bereits Hashimoto haben, sollten vorsichtig mit jodhaltigen Nahrungsergänzungsmitteln sein.“ – Dr. Michael Becker, Endokrinologe
Wichtige Hinweise zur richtigen Einnahme von Nahrungsergänzungsmitteln
- Jodüberwachung: Personen, die Jodpräparate einnehmen, sollten regelmäßig ihre Schilddrüsenfunktion überprüfen lassen, insbesondere wenn sie zu Hashimoto neigen oder bereits betroffen sind.
- Ärztliche Beratung: Bevor man mit der Einnahme von Nahrungsergänzungsmitteln beginnt, sollte immer ein Arzt konsultiert werden, um die richtige Dosierung zu gewährleisten und Nebenwirkungen zu vermeiden.
Medikamente und ihre Auswirkungen auf Hashimoto
Es ist wichtig, die möglichen Auswirkungen von Medikamenten und Nahrungsergänzungsmitteln auf die Schilddrüse zu verstehen, um das Risiko für Hashimoto zu minimieren. Bestimmte Medikamente wie Amiodaron oder Interferon sowie übermäßiger Jodkonsum können zur Entwicklung oder Verschlechterung von Hashimoto führen. Eine sorgfältige Auswahl der Medikamente und die richtige Verwendung von Nahrungsergänzungsmitteln sind entscheidend, um die Gesundheit der Schilddrüse zu schützen und Autoimmunerkrankungen zu vermeiden.
10. Ernährungs- und Diätfaktoren
Die Hashimoto-Krankheit, eine Autoimmunerkrankung, die die Schilddrüse betrifft, ist von vielen Faktoren beeinflusst, einschließlich genetischer Veranlagung, Umweltfaktoren und vor allem der Ernährung. Eine unzureichende Ernährung kann nicht nur die Schilddrüsengesundheit beeinträchtigen, sondern auch die Entstehung von Hashimoto fördern. In diesem Abschnitt werden die wichtigsten Ernährungsfaktoren untersucht, die die Gesundheit der Schilddrüse beeinflussen, sowie der Zusammenhang zwischen Hashimoto und Autoimmunerkrankungen und Ernährung.
Einfluss einer unzureichenden Ernährung auf die Schilddrüsengesundheit
Die Ernährung spielt eine entscheidende Rolle bei der Aufrechterhaltung der Gesundheit der Schilddrüse. Eine unausgewogene oder unzureichende Ernährung kann zu einer Vielzahl von Problemen führen, die das Risiko für Hashimoto erhöhen oder die Symptome der Krankheit verschärfen. Bestimmte Nährstoffe sind entscheidend für die ordnungsgemäße Funktion der Schilddrüse, und ihre unzureichende Aufnahme kann das Risiko für Schilddrüsenerkrankungen wie Hashimoto deutlich erhöhen.
1. Jodmangel und -überschuss
Jod ist ein wesentlicher Bestandteil der Schilddrüsenhormone, die die Stoffwechselprozesse im Körper regulieren. Ein Mangel an Jod kann zu einer Schilddrüsenunterfunktion führen, was das Risiko für Hashimoto erhöhen kann. Andererseits kann auch ein Überschuss an Jod durch die Ernährung oder Nahrungsergänzungsmittel schädlich sein und Autoimmunreaktionen auslösen, die die Schilddrüse angreifen.
- Jodmangel: Besonders in Regionen, in denen die Ernährung wenig Jod enthält, kann dies zu einer Schilddrüsenunterfunktion führen. Bei Hashimoto ist die Schilddrüse oft bereits geschwächt, und ein Jodmangel könnte die Symptome verschärfen.
- Jodüberschuss: Zu viel Jod kann ebenfalls problematisch sein. Es kann zu einer überschüssigen Aktivierung des Immunsystems führen, was Autoimmunerkrankungen wie Hashimoto begünstigen kann.
2. Nährstoffmangel und Autoimmunreaktionen
Ein Mangel an wichtigen Mikronährstoffen wie Eisen, Vitamin D, Selen und Zink kann die Schilddrüsenfunktion beeinträchtigen und Autoimmunreaktionen verstärken. Diese Nährstoffe spielen eine wesentliche Rolle bei der Regulierung des Immunsystems und der Schilddrüse.
- Vitamin D: Ein niedriger Vitamin D-Spiegel wird mit verschiedenen Autoimmunerkrankungen in Verbindung gebracht, einschließlich Hashimoto. Studien zeigen, dass Menschen mit Hashimoto häufig einen Vitamin D-Mangel haben.
- Selen und Zink: Selen ist wichtig für die Umwandlung von Schilddrüsenhormonen in ihre aktive Form. Ein Mangel an Selen kann die Schilddrüsenfunktion beeinträchtigen und das Risiko für Hashimoto erhöhen. Zink unterstützt die Immunfunktion und kann Autoimmunerkrankungen entgegenwirken.
3. Gluten und Autoimmunerkrankungen
Gluten, ein Protein, das in Weizen, Roggen und Gerste vorkommt, wurde mit einer Vielzahl von Autoimmunerkrankungen in Verbindung gebracht, einschließlich Hashimoto. Bei Menschen mit einer Glutenempfindlichkeit oder Zöliakie kann der Verzehr von Gluten das Immunsystem so weit aktivieren, dass es die Schilddrüse angreift.
„Es gibt immer mehr Hinweise darauf, dass eine glutenfreie Ernährung die Symptome von Hashimoto verbessern kann, insbesondere bei Patienten, die auch an Zöliakie oder einer Glutenempfindlichkeit leiden.“ – Dr. Sandra Müller, Ernährungsmedizinerin
Zusammenhang zwischen Autoimmunerkrankungen und Ernährung
Die Ernährung spielt eine Schlüsselrolle bei der Entstehung und dem Verlauf von Autoimmunerkrankungen wie Hashimoto. Bestimmte Lebensmittel und Nährstoffe können das Risiko erhöhen, während andere das Immunsystem unterstützen und Entzündungen reduzieren. Daher kann eine gezielte Ernährung nicht nur die Symptome von Hashimoto lindern, sondern auch dazu beitragen, das Risiko für andere Autoimmunerkrankungen zu senken.
1. Entzündungsfördernde Lebensmittel
Verarbeitete Lebensmittel, Zucker, trans-Fette und raffinierte Kohlenhydrate können Entzündungen im Körper fördern und das Risiko für Autoimmunerkrankungen erhöhen. Eine Ernährung, die reich an entzündungsfördernden Nahrungsmitteln ist, kann das Immunsystem weiter belasten und das Fortschreiten von Hashimoto begünstigen.
- Zucker: Hoher Zuckerkonsum kann zu Insulinresistenz und chronischen Entzündungen führen, was das Risiko für Hashimoto und andere Autoimmunerkrankungen erhöht.
- Verarbeitete Lebensmittel: Diese enthalten oft ungesunde Fette und Chemikalien, die Entzündungen im Körper fördern und die Funktion des Immunsystems beeinträchtigen können.
2. Entzündungshemmende Lebensmittel
Eine Ernährung, die reich an entzündungshemmenden Lebensmitteln ist, kann helfen, das Immunsystem zu regulieren und die Symptome von Hashimoto zu lindern. Zu diesen Lebensmitteln gehören:
- Omega-3-Fettsäuren: Diese gesunden Fette, die in fettem Fisch (z.B. Lachs, Makrele) und bestimmten pflanzlichen Quellen wie Chiasamen und Leinsamen vorkommen, haben entzündungshemmende Eigenschaften.
- Antioxidantienreiche Lebensmittel: Lebensmittel wie Beeren, grünes Blattgemüse und Nüsse enthalten Antioxidantien, die helfen, oxidative Schäden im Körper zu reduzieren und Entzündungen zu bekämpfen.
- Kurkuma und Ingwer: Diese Gewürze sind bekannt für ihre entzündungshemmenden Eigenschaften und können helfen, Entzündungen im Zusammenhang mit Hashimoto zu reduzieren.
3. Die Bedeutung einer ausgewogenen Ernährung
Eine ausgewogene Ernährung, die eine Vielzahl von Nährstoffen liefert, ist entscheidend für die Gesundheit der Schilddrüse und das allgemeine Wohlbefinden. Dies umfasst:
- Protein: Ausreichende Proteinaufnahme ist wichtig für die Reparatur von Geweben und die Aufrechterhaltung eines gesunden Immunsystems.
- Ballaststoffe: Eine ballaststoffreiche Ernährung unterstützt die Verdauung und fördert die Gesundheit des Mikrobioms, was auch das Immunsystem positiv beeinflussen kann.
4. Diätansatz für Hashimoto-Patienten
Die folgende Tabelle zeigt eine beispielhafte Ernährungsstrategie für Menschen mit Hashimoto, die darauf abzielt, die Schilddrüsenfunktion zu unterstützen und Entzündungen zu reduzieren:
| Empfohlene Lebensmittel | Warum sie gut sind für Hashimoto | Zu vermeidende Lebensmittel |
|---|---|---|
| Fettreicher Fisch (Lachs, Makrele) | Reich an Omega-3-Fettsäuren, die Entzündungen verringern | Verarbeitetes Fleisch: Erhöht Entzündungen |
| Grünes Blattgemüse (Spinat, Grünkohl) | Reich an Antioxidantien und Mineralstoffen | Zuckerhaltige Snacks: Fördern Entzündungen |
| Nüsse und Samen (Mandeln, Walnüsse) | Gute Quellen für gesunde Fette und Antioxidantien | Raffinierte Kohlenhydrate (z.B. Weißbrot) |
| Beeren (Blaubeeren, Erdbeeren) | Reich an Antioxidantien, die Zellschäden durch Entzündungen reduzieren | Frittierte Lebensmittel: Entzündungsfördernd |
| Kurkuma und Ingwer | Entzündungshemmende Eigenschaften, helfen bei der Regulierung des Immunsystems | Alkohol: Kann das Immunsystem schwächen |
„Eine Ernährung, die reich an Omega-3-Fettsäuren, Antioxidantien und entzündungshemmenden Gewürzen wie Kurkuma ist, kann bei der Behandlung von Hashimoto und anderen Autoimmunerkrankungen von entscheidender Bedeutung sein.“ – Dr. Anne Berger, Ernährungsberaterin
Ernährung und Hashimoto
Die Ernährung hat einen erheblichen Einfluss auf die Entwicklung und den Verlauf von Hashimoto und anderen Autoimmunerkrankungen. Eine ausgewogene, entzündungshemmende Ernährung, die reich an essentiellen Nährstoffen wie Jod, Selen, Vitamin D und Omega-3-Fettsäuren ist, kann dazu beitragen, die Symptome von Hashimoto zu lindern und das Risiko für andere Autoimmunerkrankungen zu senken. Es ist ratsam, sich bei der Planung der Ernährung auf natürliche, unverarbeitete Lebensmittel zu konzentrieren und potenziell entzündungsfördernde Nahrungsmittel wie Zucker und verarbeitete Fette zu vermeiden.
İşte Hashimoto hastalığının erken tanısı ve önlenebilir risk faktörleri üzerine SEO dostu, yüksek kaliteli bir içerik önerisi. Bu yazı, Hashimoto hastalığının erken teşhis yöntemlerini ve hastalığın önlenmesinde alabileceğiniz önlemleri ele alır.
11. Frühe Diagnose und vermeidbare Risikofaktoren
Die frühzeitige Erkennung und rechtzeitige Behandlung der Hashimoto-Krankheit sind entscheidend, um schwerwiegende gesundheitliche Folgen zu verhindern. Eine frühzeitige Diagnose kann helfen, die Symptome zu lindern und das Fortschreiten der Erkrankung zu verlangsamen. Darüber hinaus spielen die Überwachung von Risikofaktoren und gezielte Präventionsmaßnahmen eine wesentliche Rolle bei der Vorbeugung von Hashimoto und der Verringerung des Risikos von Komplikationen. In diesem Abschnitt werden die wichtigsten Methoden zur frühen Diagnose und Überwachung von Risikofaktoren sowie Maßnahmen zur Vorbeugung der Hashimoto-Krankheit behandelt.
Frühe Diagnosemethoden und Überwachung der Risikofaktoren
Die frühzeitige Diagnose von Hashimoto ist oft eine Herausforderung, da die Symptome der Krankheit zunächst unspezifisch sein können und sich langsam entwickeln. Eine genaue und zeitgerechte Diagnose kann jedoch die Lebensqualität verbessern und helfen, schwerwiegende gesundheitliche Probleme zu vermeiden. Zu den wichtigsten Methoden der Frühdiagnose gehören Bluttests, Bildgebung und regelmäßige Untersuchungen der Schilddrüse.
1. Bluttests und Schilddrüsenfunktionsparameter
Bluttests sind der wichtigste diagnostische Ansatz zur frühzeitigen Erkennung von Hashimoto. Die häufigsten Tests umfassen die Messung der Schilddrüsenhormone und der Antikörper, die auf eine autoimmune Reaktion hinweisen.
- TSH (Thyreoidea-stimulierendes Hormon): Ein hoher TSH-Spiegel ist häufig ein Anzeichen für eine Schilddrüsenunterfunktion, die auf eine beginnende Hashimoto-Erkrankung hinweisen kann.
- T3 und T4 (Schilddrüsenhormone): Ein niedriger T3- oder T4-Spiegel kann ebenfalls auf Hashimoto hindeuten, da die Schilddrüse ihre Funktion aufgrund der Autoimmunreaktion verliert.
- TPO-Antikörper (Thyreoperoxidase-Antikörper): Hohe Werte dieser Antikörper sind ein deutliches Zeichen für die autoimmune Schilddrüsenerkrankung Hashimoto.
- TG-Antikörper (Thyreoglobulin-Antikörper): Diese Antikörper sind ebenfalls ein wichtiger Marker, um Hashimoto zu diagnostizieren.
„Ein regelmäßiger Bluttest ist entscheidend, um Hashimoto frühzeitig zu erkennen und die Behandlung frühzeitig zu beginnen. Personen mit familiärer Vorbelastung sollten ihre Schilddrüsenwerte regelmäßig überprüfen lassen.“ – Dr. Laura Hoffmann, Endokrinologin
2. Ultraschalluntersuchung der Schilddrüse
Ein weiterer wichtiger diagnostischer Schritt ist die Ultraschalluntersuchung der Schilddrüse. Diese Methode wird verwendet, um Veränderungen in der Größe oder Struktur der Schilddrüse zu erkennen, die auf eine Entzündung oder Schädigung der Drüse durch Hashimoto hinweisen könnten.
- Ultraschallbefund: Bei Hashimoto kann die Schilddrüse unregelmäßig und vergrößert erscheinen. Die Ultraschalluntersuchung kann auch Knoten oder andere Anomalien aufdecken, die eine genauere Untersuchung erfordern.
3. Weitere Diagnosemethoden
- Feinnadelbiopsie: In seltenen Fällen, wenn der Ultraschall oder die Bluttests Hinweise auf eine ernsthafte Schilddrüsenerkrankung geben, kann eine Biopsie erforderlich sein, um das Vorhandensein von Entzündungen oder Tumoren auszuschließen.
- Antikörpertest für spezifische Autoimmunerkrankungen: Wenn die Diagnose von Hashimoto unsicher ist, können spezifische Tests auf weitere Autoimmunmarker durchgeführt werden, um zu bestätigen, dass die Erkrankung mit einer Autoimmunreaktion zusammenhängt.
| Diagnosemethode | Ziel der Untersuchung | Nutzen bei Hashimoto |
|---|---|---|
| Bluttests (TSH, T3, T4, Antikörper) | Bestimmung der Schilddrüsenhormone und Antikörper | Frühzeitige Diagnose der Schilddrüsenunterfunktion und Autoimmunreaktion |
| Ultraschall der Schilddrüse | Untersuchung der Struktur und Größe der Schilddrüse | Identifikation von Entzündungen oder Knoten in der Schilddrüse |
| Feinnadelbiopsie | Untersuchung von Gewebeproben aus der Schilddrüse | Bestätigung von Entzündungen oder Tumoren |
4. Überwachung von Risikofaktoren
Um die Entwicklung von Hashimoto frühzeitig zu erkennen, ist es wichtig, Risikofaktoren regelmäßig zu überwachen. Zu den wichtigsten Risikofaktoren gehören genetische Prädispositionen, Geschlecht, Alter und Umweltfaktoren.
- Genetische Prädisposition: Menschen mit einer familiären Vorgeschichte von Autoimmunerkrankungen haben ein höheres Risiko, selbst zu erkranken.
- Geschlecht und Alter: Frauen, insbesondere im mittleren Alter, sind häufiger von Hashimoto betroffen. Regelmäßige Gesundheitschecks sind daher für Frauen besonders wichtig.
- Umweltfaktoren: Zu viel Jod oder eine unausgewogene Ernährung können das Risiko für die Entwicklung von Hashimoto erhöhen.
Maßnahmen zur Vorbeugung der Hashimoto-Krankheit
Obwohl die Hashimoto-Krankheit in vielen Fällen genetisch bedingt ist, gibt es mehrere präventive Maßnahmen, die helfen können, das Risiko zu senken oder die Schwere der Erkrankung zu verringern. Prävention ist ein wesentlicher Bestandteil des Umgangs mit Hashimoto, insbesondere bei Menschen mit familiärer Vorbelastung oder anderen Risikofaktoren.
1. Gesunde Ernährung und Nährstoffaufnahme
Eine ausgewogene Ernährung spielt eine entscheidende Rolle bei der Vorbeugung von Hashimoto. Bestimmte Nährstoffe sind besonders wichtig für die Gesundheit der Schilddrüse und das Immunsystem:
- Jod in moderaten Mengen: Eine ausreichende Jodaufnahme ist wichtig, um eine gesunde Schilddrüsenfunktion zu gewährleisten. Zu viel Jod kann jedoch ebenfalls problematisch sein, daher sollte die Aufnahme von Jod aus natürlichen Quellen wie Seefisch und Algen erfolgen.
- Selen und Zink: Diese Mikronährstoffe sind für die Schilddrüsenfunktion von entscheidender Bedeutung und können helfen, Autoimmunreaktionen zu verhindern.
- Vitamin D: Ein ausreichender Vitamin D-Spiegel kann das Immunsystem stabilisieren und das Risiko von Autoimmunerkrankungen verringern.
2. Vermeidung von Stress und psychischen Belastungen
Chronischer Stress und psychische Belastungen können das Immunsystem schwächen und Autoimmunerkrankungen wie Hashimoto begünstigen. Daher ist es wichtig, Stress zu reduzieren und regelmäßige Entspannungsübungen in den Alltag zu integrieren.
- Atemtechniken und Meditation: Diese Methoden können helfen, den Stress zu reduzieren und das Immunsystem zu stärken.
- Regelmäßige körperliche Aktivität: Moderate Bewegung fördert die Durchblutung, verbessert den Hormonhaushalt und hilft dabei, Stress abzubauen.
3. Regelmäßige ärztliche Untersuchungen
Wenn in der Familie Autoimmunerkrankungen oder Hashimoto bekannt sind, ist es wichtig, regelmäßig ärztliche Untersuchungen und Bluttests durchführen zu lassen, um die Schilddrüsenfunktion zu überwachen.
- Früherkennung: Bei ersten Anzeichen von Symptomen wie Müdigkeit, Gewichtszunahme oder Haarausfall sollte die Schilddrüse untersucht werden, um Hashimoto frühzeitig zu diagnostizieren.
- Blutdruck- und Cholesterinmessungen: Diese Tests können helfen, frühe Anzeichen einer Schilddrüsenunterfunktion oder anderer gesundheitlicher Probleme zu erkennen.
4. Lebensstiländerungen zur Unterstützung der Schilddrüse
- Vermeidung von Umweltgiften: Der Kontakt mit Chemikalien und Umweltgiften, wie Pestiziden oder Schwermetallen, sollte minimiert werden, da diese Substanzen das Immunsystem negativ beeinflussen können.
- Vermeidung von Gluten (bei Bedarf): Einige Menschen mit Hashimoto profitieren von einer glutenfreien Ernährung, insbesondere wenn sie auch eine Glutenempfindlichkeit oder Zöliakie haben.
Frühe Diagnose und Prävention von Hashimoto
Die frühzeitige Diagnose und Überwachung von Risikofaktoren sind entscheidend, um die Hashimoto-Krankheit effektiv zu behandeln und das Fortschreiten der Erkrankung zu verhindern. Durch regelmäßige Bluttests, Ultraschalluntersuchungen und die Überwachung von Risikofaktoren wie genetischer Veranlagung, Ernährung und Stress können viele Symptome frühzeitig erkannt und behandelt werden. Präventive Maßnahmen wie eine ausgewogene Ernährung, Stressbewältigung und regelmäßige ärztliche Untersuchungen sind entscheidend, um das Risiko für Hashimoto zu verringern und die Gesundheit der Schilddrüse langfristig zu erhalten.
Diese Themen könnten Sie interessieren:Was ist Hashimoto-Thyreoiditis? Symptome und Behandlungsmethoden , Ernährung bei Hashimoto: Welche Lebensmittel unterstützen Ihre Schilddrüse?